
こんにちは。豊橋市の伝馬町鍼灸院 院長の川添です。
自律神経失調症と更年期障害で現れてくる症状はかなり似ていますね。
先日も「自律神経失調症と更年期障害とどう違うんですか?」とご質問を受けました。
そこで、今回は自律神経失調症と更年期障害にについての違いについてお話します。
自律神経失調症とは?
定義
自律神経失調症の定義として日本心身医学会では、暫定的に
「様々な自律神経系の不定愁訴を有し、しかも臨床検査では器質的病変が見られず、かつ顕著な精神障害のないもの」
と定義しています。ここで言葉をもう少しかみ砕いてみましょう。
ここで「自律神経系」とは、生命維持のために呼吸や消化、循環など全身に張り巡らされた自分の意志ではコントロールできない神経で、交感神経と副交感神経の2つに分類される神経のことです。
また、「不定愁訴」とは、頭が痛い、吐き気がする、めまいがする、疲れがとれない、何となくだるい、喉がつまるなど、なんとなく調子が悪い状態をいいます。これは自分ではその症状を感じているのに、その感じ方が個人差が大きく、検査をしてもその原因となる体の変調が目に見えない状態で、病気かどうか判断がするのか難しい状態のことを言います。
「器質的病変」とは、例えば自分が胃が痛いと感じていて、お医者さんで検査をするとそこに潰瘍があったなど、検査をすると痛みの原因となる体の変調が目に見える状態で、病気と判断できる状態のことです。
「精神障害」とは、うつ病やパニック障害など医学的明らかに病名として付けらるものを言います。
原因
自律県警失調症の一般的な原因には、ストレス、不規則な生活習慣、環境の変化、体質、性格、ホルモンバランスの乱れと言われています。
ストレス
ストレスは、もともと物理的用語で「物体の外側からかけらた圧力によって歪みが生じた状態」です。
ストレスをボールに例えるとボールをへこませる作用のあるものをストレッサー、ボールがへこんでいる状態をストレス、ボールを元に戻そうとする作用をストレス反応と言います。
一般的には、ストレッサーをストレスと読んでいることが多いです。
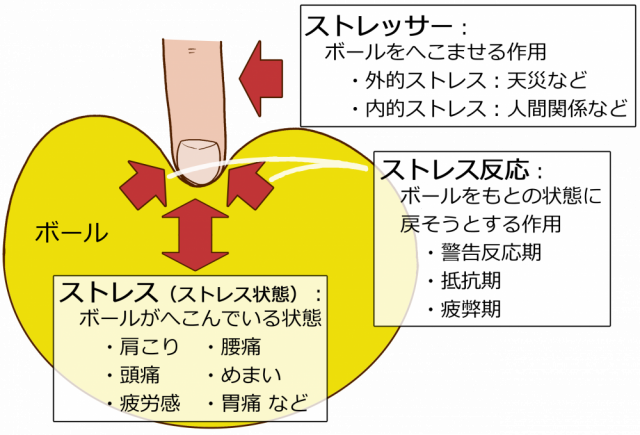
ストレスになるストレッサーには、
身体的ストレス:病気、怪我、睡眠不足、栄養不足、不規則な生活、身体疲労など
精神的ストレス:制約や矯正などに対する精神的負担、健康や将来に対する不安、恐怖、失敗、挫折、怒り、家族への不安など
社会的ストレス:仕事(就職・転職・昇進・左遷・転職・退職・残業・就業時間・接待など)、学業(入学・進学・転校・退学・卒業・成績不振など)
人間関係のストレス:付き合い、他人とのトラブルなど
物理的ストレス:温熱、寒冷、高気圧、低気圧など
環境的ストレス:騒音、公害、災害、照明、空気汚染、最近やウィルス感染など
があります。
不規則な生活習慣
現代は、コンビニエンスストアが24時間営業しているように、昼と夜の区別がない生活を送ることができます。
また、日勤と夜勤を1週間ごとに交代で勤務する方もいます。
私たちの体は、日中活動し、夜は休むという事前のリズムを備えております。
活動している昼間は、交感神経が優位に働き、夜になれば体を休めるために副交感神経が優位に働いてくれます。
この人体のリズムを無視すると、自律神経に狂いが生じ、自律神経失調症の原因になります。
環境の変化
私たちを取り巻く環境は、ますます、便利、快適な方向に向かています。
たとえば、今や室内には冷暖房設備が整っているのが当たり前の時代です。また、パソコンやスマホの普及により、人に合わなくでも情報を伝達したりすることが可能です。
乗り物の普及により、足を使って移動しなくて済みます。
また、何かをするにもマニュアルがあり、それに従えば目的が簡単に達成することができます。
このような環境の変化は、私たちの生活を便利、快適にしてくれますが、その一方でその生活に慣れてしまうと環境に適応して行く能力が奪われてしまいます。
自律神経は、メリハリの神経です。便利、快適な生活は自律神経のメリハリをかえって奪ってしまってしまい、気圧や温度、湿度などチョットした環境の変化にもついて行けなくなり、自律神経が乱れてしまいます。
体質
自律神経失調症になりやすい原因の1つに生まれつきの体質があります。
どのような体質かというと、乳児期に飲んだお乳をすぐに吐いてしまう、下痢しやすい、おびえてよく泣くなどの傾向があった人です。
乳児期には、自家中毒を起こしたり、環境が変わると寝付けなかったり、乗り物に酔いやすいなどです。
また、思春期には、たちくらみ、めまい、動悸、頭痛、低血圧、便秘などの症状のある人などです。
その他、冷え症、太れない人、疲れやすい人も体自律神経失調症になりやすい体質です。
性格
同じストレスを受けても、それを全くストレスに感じない人もいれば、ストレスに感じ、自律神経のバランスを乱してしまう人がいます。
これはその方の性格に起因します。ストレスに弱い性格には、パターンがあります。
1.感情抑圧型:頼まれると「ノー」と言えないタイプです。いやなことがあっても言葉や行動で表現できないタイプです。
2.感情未分化型:自分の感情をコントロールすることが難しく、イライラしてしまうタイプです。対人関係でトラブルを起こしやすいタイプです。
3.身体感覚抑圧型:体の反応をコントロールしがちなタイプです。忙しさのために空腹を我慢したり、便意を催しても我慢するタイプです。
また、些細な事にこだわる人
他人の目や評価が気になる人
気持ちの切り替えが下手な人
いつまでもクヨクヨ悩む人
几帳面、まじめ、完全主義、神経質な人
親離れができず誰かに依存する人
幼児期に愛情を注がれずに育った人
外からの権威を基準として自分の価値観を築いていいる人
もストレスをうけやすく自律神経を乱しやすい傾向のある性格です。
症状
自律神経失調症の症状は多岐にわたります。
大きく分けて、全身的な症状、体のあちこちに現れる症状、精神に現れる症状に分けられます。
全身的な症状
全身的な症状には以下のものがあります。
1.疲労感や倦怠感
「休養しても疲れがとれない」「朝、起きるのがつらい」「何をするにしてもおっくうに感じる」「憂鬱で気持ちが晴れない」などです。
2.めまいやたちくらみ
めまいには、「クラっとする」「ふわふわ、フラフラする」「グルグル周囲が回る」がありますが、自律神経失調症の場合は、「ふわふわ、フラフラする」めまいが多いです。
また立ち上がりや姿勢を変えたときなどに起こる頻度が高い場合は、起立性調節障害などの病名が付くことがあります。
3.微熱
平熱より少し低めに推移して、何となく熱っぽい感じがあります。自律神経失調症では、心身症型、神経症型の自律神経失調症が疑われます。
4.眠気、不眠
「寝つきが悪い」「寝つきがよくても夜中に起きてしまい、それ以降眠れない中途覚醒」「朝すっきり起きられない」などの睡眠に関しての障害が現れます。
5.食欲がない
自律神経が乱れると空腹感という認識が起こらなくなります。
6.からだがほてる
熱くもないのに急に体がほてり、熱く感じたり、汗が吹き出したりします。
体のあちこちに現れる症状
体のあちこちに現れる症状は以下のものがあります。
頭:頭痛。頭が重いなど
目:目が疲れる、涙が出る、目が開かない、目が乾くなど
耳:耳鳴り、耳の閉そく感、
口:口が乾く、味覚異常、口の中が痛いなど
喉:異物感、イガイガ感、圧迫感、喉が詰まるなど
心臓・血管系:動悸、息切れ、胸部圧迫感、手足の冷えなど
呼吸器系:息切れ、酸欠状態など
消化器系:吐き気、腹部膨満感、腹鳴、下痢、便秘、ガス、食堂の異物感など
泌尿器系:頻尿、残尿感、尿が出にくいなど
生殖器:生理不順、外陰部のかゆみ、インポテンツなどの生殖機能障害など
手足:しびれなどの知覚異常、冷え、ほてり、ふらつきなど
筋肉・関節:コリ、張り、関節のだるさ、力が入らないなど
その他:皮膚や粘膜の乾燥、多汗、脱毛、かゆみなど
精神に現れる症状
精神に現れる症状としては、
「イライラする」「些細なことが気になる」「何を見ても興味がわかない」「気持ちが落ち着かない」「不安で仕方がない」「憂うつになる」「訳もなく落ち込む」「集中力が落ちた」「記憶力が低下した」などです。
どれも日常生活に起こりがちなものばかりですが、通常よりも気になるようでしたら自律神経失調症の可能性があります。
治療
自律神経の治療には大きく分けると、薬物療法、心理療法、理学療法、生活指導に分けられます。
薬物療法
自律神経失調症に用いられる薬は以下のものがあります。
1抗不安薬:不安や緊張を和らげるために使われます。リラックス効果が期待できるが眠気やふらつきなどの副作用を伴うものが少なくありません。
2.自律神経調整薬・自律神経抹消作用薬:自律神経の中枢に作用して、交感神経と副交感神経にバランスをととのえるもの。種類が少なくまた劇的な効果は望めません。
3.抗うつ薬:病的なうつ状態を改善するための薬です。本来はうつ病に用いられる薬ですが、抑うつ感覚を持つ方に使用されます。
4.睡眠導入剤:寝つきが悪い、熟睡ができないなど睡眠障害を訴える方に使用されます。
5.漢方薬:特定の症状だけではなく、全身状態に適合したものを組み合わせて自然治癒力を高める目的で使用されます。
6.その他:ホルモンのバランスを整える目的のビタミンE剤、疲労を回復させる目的でビタミンB1剤が使われたりします。
心理療法
自律神経失調症には、ストレスなど精神的な問題が隠されていることが多いです。そこで、不安や緊張を解消し心のバランスを整える目的で行われるのが心理療法です。
心理療法には、以下のものがあります。
1.カウンセリング:患者さんと会話をしながら、症状の背後にある精神的問題を探り、不安や緊張の解消を図ります。
2.認知行動療法:物事の受け止め方を正したり、その人の行動パターンを変えたりして、不安や緊張を緩和します。
3.交流分析:性格のひずみを知って、人との交流の円滑化を図ります。
4.自律訓練法、筋弛緩法、バイオフィードバック法、断食法:体を意識的にコントロールして、心や体をリラックスさせます。
5.家族療法:家族関係に問題がある場合、家族との面接によってその歪みを正します。
6.内観法・森田療法:過去から現在までの自分について考えたり、あるがままの自分を受け入れたりして、自分の価値を再認識してゆきます。
理学療法
理学療法は、筋肉や神経の緊張をほぐすことで身体症状を緩和させる目的で行われます。理学療法には以下の喪があります。
1鍼灸:鍼は体の表面にある反応点であるツボに鍼先を接触または、刺入することで身体に刺激を与えて、身体機能のひずみを調整するものです。また、灸は、もぐさを用いて、ツボに温熱刺激を与えて身体機能のひずみを調整するもです。
2.指圧:体のツボを手もしくは足の指で、ツボを刺激して、筋肉をほぐし血行を良くする目的で行われます。
3.マッサージ:手指、手のひらで皮膚、筋肉を刺激して血液やリンパの流れをよくする目的で行われます。
4.整体・カイロプラクティック:背骨や骨盤をなどの骨格の歪みをを整える目的で行われます。
5.器具を使うもの:温熱、温浴、光線、電気療法など、遠赤外線、高周波の短波、超短波・マイクロ波や低周波の電気など、器具を使って患部を温めたり刺激したりします。
生活指導
私たちの日常生活は、睡眠・食事・労働・休養・運動・人間関係・ストレスの対処の7つの要素で成り立っています。これらをバランスよく維持してゆくことが自律神経を乱さないことにつながります。
それぞれの要素を一つ一つ見てゆきましょう。
1.睡眠:早寝、早起きする。
2.食生活:1日3食規則的に食べる。栄養バランスを考える
3.労働:ダラダラと仕事をするのではなく、集中する時は集中する。適度な休憩を入れる
4.休養:趣味に没頭する、買い物をする、温泉に行く、お風呂に入る
5.運動:ウォーキング、太極拳など体を動かす
6.人間関係:自分を知り、相手を理解する
7.ストレス対処:ストレスに強くなる、上手に対処する
更年期障害
定義
女性の場合、日本産婦人科学会では、
「閉経とは、卵巣の活浮動性が次第に低下して、ついに月経が永久的に停止することを言います。一般的には12か月以上月経が来ないと閉経」としています。
日本人の平均閉経年齢は、約50歳ですが、個人差が大きく、早い人で40歳台前半、遅い人で50歳台後半に閉経を迎えます。
閉経前後の5年間を更年期と言います。更年期障害は、更年期に現れる多種多様の症候群で器質的変化に相応しない自律神経失調症を中心とした不定愁訴を主訴とする症候群と定義されています。
男性の場合、「加齢によって起こる男性ホルモンの漸減的低下に伴う種々の身体的、生化学的異常」としていますが、明確な定義はありません。。
加齢というと何歳かというと40代半ばから60代半ばの中年男性です。漸減的低下とは、徐々に減っていくということです。生化学とは、生命現象を化学的に研究する学問です。
男性の更年期障害は女性と違い、明確な年齢はありませんが、男性ホルモンの減少によって起こる様々な病態ということで、「加齢性腺機能低下症(LOH症候群」とも呼ばれます。
原因
女性の更年期障害の主たる原因は、閉経に伴い、卵巣が衰え、卵巣から分泌される女性ホルモンの「エストロゲン(卵胞ホルモン)」が急激に減少することです。そのほかに、性格的な心理的因子、仕事や家族関係(家庭環境)などに起因する社会的因子が関与します。
男性の更年期障害の主たる原因は、加齢に伴い、精巣から分泌される男性ホルモンの「テストステロン」が徐々に減少することです。そのほかに性格的な心理的因子、仕事や家族関係(家庭環境)などに起因する社会的因子が関与します。
症状
女性の更年期障害では、大きく分けると血管運動神経系、精神神経症状、運動器系症状、その他の症状に分けられます。
1.血管運動神経系:のぼせ、ほてり、発汗、冷えなど
2.精神神経系:頭痛、めまい、耳鳴り、物忘れ、憂うつ、判断力・集中力の低下、不眠、不安感など
3.運動器系:肩こり、腰痛、背筋痛、関節痛など
4.その他の症状
消化器系:食欲不振、吐き気、便秘、下痢、腹部膨満感など
泌尿器生殖器系:月経異常、頻尿、残尿感、尿失禁、性器下垂感、外陰部掻痒感、性交痛など
皮膚・分泌系:皮膚や粘膜の乾燥、湿疹、発汗、ドライマウス、ドライアイなど
男性の更年期障害では、大きく精神・心理的症状、身体関連症状、性機能関連症状に分かれます。
1.精神・心理的症状:無気力、疲労感、倦怠感、抑うつ、不眠、イライラ、集中力低下など。
2.身体関連症状:発汗、ほてり、冷え、耳鳴り、頭痛、しびれ、めまい、肩こり、寝汗など
3.性関連:性機能障害、性欲低下など
があります。
治療
更年期障害の治療は、大きく分けると薬物療法、心理療法、理学療法、生活指導があります。
薬物療法
更年期障害の薬物療法にはは以下のものがあります。
1.ホルモン補充法
女性では、減少したエストロゲン(卵胞ホルモン)を補充します。子宮がある場合は、黄体ホルモン(プロゲステロン)も一緒に投与します。
男性では、減少したテストステロン(男性ホルモン)を補充済ます。
2.抗うつ薬・抗不安薬・睡眠導入剤など
精神的につらい場合には、抗うつ薬や抗不安薬が、眠れない症状には睡眠導入剤が使用されます。
3.漢方薬
特定の症状だけではなく、、全身状態をみて、見合ったものを組み合わせてその人の持つ自然治癒力を高める目的で使用されます。
4.その他
男性の場合男性ホルモンが低下すると骨が弱くなるため、骨粗しょう症の薬を使用したり、性欲低下や勃起力低下あどの性機能の障害にはED治療薬が使用されます。
心理療法、理学療法、生活指導
心理療法、理学療法、生活指導は自律神経失調症に準じます。
自律神経失調症と更年期障害との違い
自律神経失調症と更年期障害のそれぞれの原因、症状、治療を説明しました。今度はそれぞれの原因、症状、治療に違いについてみてゆきましょう。
原因の観点から
一般的な自律神経失調症の原因は、ストレス、不規則な生活習慣、環境の変化、体質、性格です。
一方、更年期障害では加齢による性ホルモンの減少、性格的な心理的因子(性格)、仕事や家族関係(ストレス)などに起因する社会的因子が関与します。
自律神経失調症と更年期障害の原因での大きな違いは、自律神経失調症は、加齢による性ホルモンは関与していません。
更年期障害はあくまで、性ホルモンの減少が原因で起こりますので、自律神経失調症のような様々な症状が出ているときに、血液検査の結果、性ホルモンが減少していれば、自律神経失調症とはいわず、更年期障害と診断されます。
症状の観点から
自律神経失調症の症状は大きく分けると全身的な症状、体の部分に現れる症状、精神的に現れる症状に分けられます。
一方、更年期障害の症状も、全身的な症状、体の部分に現れる症状、精神的に現れる症状に分けられます。
症状に関しては、ほとんど違いはありません。
これは、自律神経のコントロールセンターは、脳にある視床下部という所にあるのですが、ここはまたホルモンのコントロールセンターでもあります。
ですから、自律神経のコントロールセンターの乱れが、ホルモンのコントロールセンターに影響を及ぼし、また逆にホルモンのコントロールセンターが自律神経のコントロールセンターに影響を及ぼすために、自律神経失調症も更年期障害も同じような症状が現れやすくなります。
治療の観点から
自律神経失調症の治療も更年期障害も薬物療法が中心です。
自律神経失調症には、抗不安薬、自律神経調整薬、抗うつ薬、睡眠導入剤、漢方薬などが使われます。
更年期障害では、ホルモン補充として性ホルモンが投与されます。その他は自律神経失調症と同じです。
更年期の方の様々な症状は、自律神経失調症が原因なのか、更年期障害が原因なのかわからないことが多いです。
更年期障害が原因で様々な症状が現れる場合、ホルモン療法として性ホルモンを投与されれば、症状は改善されますが、自律神経失調症の場合、性ホルモンを投与しても症状は変わりません。
薬物療法以外では、自律神経失調症も、更年期障害も心理療法、理学療法、生活指導は同じです。
まとめ
自律神経失調症と更年期障害の違いを原因、症状、治療の観点からみてきました。
自律神経失調症と更年期障害腕の症状はほとんど同じ症状が現れます。
これは、自律神経も性ホルモンもコントロールセンターが同じ脳にある視床下部にあるため、互いに影響し合うためです。
自律神経失調症と更年期障害の唯一の違いは、更年期障害は加齢による性ホルモンの減少が明らかで、様々な症状が現れますが、自律神経失調症は性ホルモンの減少は関与しません。
ただ、自律神経失調症では、自律神経の乱れによって性ホルモンの乱れや減少が生じることがあります。
更年期の方で様々な症状は、自律神経の乱れなのか、加齢による性ホルモンの減少なのかを区別するには、性ホルモンの投与で決まります。
性ホルモンを投与して様々な症状が治まれば更年期障害からくるもので、性ホルモンを投与しても変わらなければ、それは自律神経失調症からくるものとなります。
この記事の執筆者のプロフィール
伝馬町鍼灸院 院長 川添登
昭和37年、10月5日生まれ。製薬会社の営業職に勤務していた頃、ストレスから軽い精神的な病にかかり、指圧や鍼灸施術を受け西洋医学とは違った角度からみる東洋医学に興味を持ち、27歳の時に鍼灸の専門学校に通う。
3年間の学習を終え、平成5年にはり師、きゅう師、あん摩マッサージ指圧師の国家資格を取得後、豊川で開業しながら様々な技法を学ぶ。
平成16年に現在の豊橋に引越しをして、皆様の健康の回復、維持、増進のお手伝いをしている。
家族:妻と娘の3人暮らし
趣味:読書・気功体操・自然歩道散策・魚釣り
好きな言葉:継続は力なり
この記事に関する関連記事
- 動悸、不整脈、息苦しい、お腹が張る 60代 女性 主婦
- 動悸、息苦しい、不眠 60代 女性 主婦
- 50代 男性 機能性ディスペプシアとうつ病
- 60代 男性 逆流性食道炎 胃の痛み
- 歩いているとふわっとするめまいがでる、頭痛 10代 男性 高校生
- 良性発作性頭位めまい症、肩こり 60代 女性 主婦
- ふわふわするめまい、肩こり、不眠 60代 女性 介護の仕事
- 過敏性腸症候群による下痢 20代 男 性 会社員
- 回転性のめまい 40代 女性 パート
- 線維筋痛症様の全身の痛み 30代 女性 主婦
- パニック障害による外食で吐き気が出る 30代 男性 会社員
- めまい 体のふらつき 40代 女性
- 中学2年生 女 性 起立調節障害により気持ち悪く、学校に通えない
- 40代 女 性 過敏性腸症候群による下痢、ガスがでる
- 30代 女 性 社会不安障害による乗り物、飲食店に関しての吐き気への恐怖
- 30代 男 性 パニック障害による突然の過呼吸、落ち着きがない、汗がでる
- 40代 女性 ふわっとしためまい
- 40代 男性 血圧が高く、めまい、動悸、耳鳴り、手足の冷え感、首、肩、背中が凝る
- 40代 男性 背中の痛み、めまい、動悸、体全体がだるい
- 40代 男性 症状がころころ変わる
- 30代 男性 全身がだるい、胃の調子が悪い、首が盛り上がる、動悸、めまいがする
- 自律神経失調症 何科を受診すればいいの?
- 自律神経失調症とは?
- 自律神経失調症とパニック障害の違いについて
- 自律神経と気象病
- 自律神経失調症に治療に使われる薬について
- 自律神経失調症 自律神経とアルコール
- 自律神経失調症 自律神経と甘い物
- 症例 下痢が続く
- ぼつぼつツボで養生しませんか? むずむず脚症候群に効果的なツボ
- ぼつぼつツボで養生しませんか? 食欲不振に効果的なツボ
- ぼつぼつツボで養生しませんか? 円形脱毛症に効果的なツボ
- ぼつぼつツボで養生しませんか? 物忘れに効果的なツボ
- ぼつぼつツボで養生しませんか? 大量の寝汗に効果的なツボ
- ぼつぼつツボで養生しませんか? 吐き気に効果的なツボ
- 伝馬町鍼灸院健康通信 自律神経失調症 食生活と栄養バランスについて
- 伝馬町鍼灸院健康通信 自律神経失調症 不規則な生活リズムの改善について
- 伝馬町鍼灸院健康通信 自律神経失調症 治療法 鍼灸について
- 伝馬町鍼灸院健康通信 自律神経失調症 治療法 心理療法について
- 伝馬町鍼灸院健康通信 自律神経失調症 治療法 薬物療法
- 伝馬町鍼灸院健康通信 自律神経失調症 治療法について
- 伝馬町鍼灸院健康通信 自律神経失調症 原因について
- 伝馬町鍼灸院健康通信 自律神経失調症 神経について
- 伝馬町鍼灸院健康通信 自律神経失調症 自律神経失調症とは?








お電話ありがとうございます、
伝馬町鍼灸院でございます。